TỔNG QUAN VỀ CƠ CHẾ, CHẨN ĐOÁN, XỬ TRÍ VÀ DỰ PHÒNG QUÁ MẪN DO KHÁNG SINH β-LACTAM
Nguyễn Mỹ Linh
Đặt vấn đề
Kháng sinh β-lactam là nhóm kháng sinh phổ biến, với phổ kháng khuẩn đa dạng, giúp điều trị hiệu quả nhiều loại nhiễm khuẩn khác nhau được sử dụng rộng rãi trên lâm sàng. Tuy nhiên, β-lactam cũng là một trong những nhóm thuốc kháng sinh gây ra nhiều phản ứng quá mẫn nghiêm trọng, bao gồm phản vệ, hội chứng Stevens-Johnson (SJS) và hoại tử biểu bì nhiễm độc (TEN). Những phản ứng này không chỉ gây ra gánh nặng cho bệnh nhân, mà còn tạo thêm áp lực cho hệ thống y tế, làm tăng nguy cơ phải sử dụng các liệu pháp thay thế ít hiệu quả hơn.
Theo dữ liệu từ Trung tâm Thông tin Thuốc và Giám sát Phản ứng Có hại của Thuốc Quốc gia (DI&ADR), β-lactam , đặc biệt là cephalosporin thế hệ thứ ba, là một trong các thuốc gây sốc phản vệ phổ biến nhất tại Việt Nam. Giai đoạn 2010–2016, cephalosporin thế hệ 3 chiếm ưu thế với 40,2% với các kháng sinh như cefotaxime, ceftriaxone và cefoperazone/sulbactam. Các báo cáo cũng chỉ ra rằng β-lactam liên quan đến nhiều trường hợp SJS/TEN, mặc dù tỷ lệ mắc thấp nhưng hậu quả lại rất nghiêm trọng [5].
Một vấn đề quan trọng khác là việc gắn nhãn dị ứng β-lactam . Theo một nghiên cứu ở Tây Ban Nha, khoảng 10% dân số toàn cầu đang được gắn nhãn dị ứng với β-lactam, chủ yếu là penicillin. Tuy nhiên, nghiên cứu cho thấy 70%–90% bệnh nhân tự báo cáo dị ứng thực chất không gặp phải phản ứng quá mẫn và có thể dung nạp β-lactam mà không gặp vấn đề gì. Việc chẩn đoán sai hoặc gắn nhãn dị ứng không chính xác có thể dẫn đến các hệ lụy nghiêm trọng, như kéo dài thời gian nằm viện, tăng nguy cơ tái nhập viện, chi phí y tế cao hơn và nguy cơ nhiễm trùng, đặc biệt là nhiễm Clostridium difficile [6].
Chính vì vậy, việc xây dựng một phương pháp tiếp cận tổng thể và thống nhất về cơ chế, chẩn đoán, xử trí và dự phòng các phản ứng quá mẫn với β-lactam là hết sức cần thiết. Điều này không chỉ giúp giảm thiểu gánh nặng về sức khỏe và chi phí điều trị, mà còn bảo vệ bệnh nhân khỏi các phản ứng dị ứng nghiêm trọng. Từ đó, cần nâng cao nhận thức trong cộng đồng y tế, tối ưu hóa việc sử dụng thuốc và giảm thiểu sai sót trong chẩn đoán, nhằm đảm bảo an toàn cho bệnh nhân và hiệu quả điều trị cao nhất.
Phân loại dị ứng β-lactam [3]
Bảng 1. Phân loại dị ứng ứng β-lactam
| Các biểu hiện lâm sàng của phản ứng quá mẫn với β-lactam | |||
| Phân loại Gell & Coombs (mở rộng) | Loại đáp ứng miễn dịch | Sinh lý bệnh | Triệu chứng lâm sàng |
| Type I | IgE | Giải phóng tế bào mast | Mề đay, shock phản vệ |
| Type II | IgG và thụ thể FC | Phá hủy tế bào phụ thuộc FCR | Rối loạn tế bào máu |
| Type III | IgG và bổ thể hoặc
thụ thể FC |
Lắng đọng phức hợp miễn dịch | Viêm mạch |
| Type IVa | Th1 (Interferon-γ) | Hoạt hóa bạch cầu đơn nhân | Eczema |
| Type IVb | Th2
(IL-5 và IL-4) |
Viêm bạch cầu ái toan | Phát ban dạng dát-sẩn, phản ứng da có bọng nước, DRESS |
| Type IVc
|
Tế bào lympho gây độc (perforin và granzyme B) | Tiêu diệt tế bào qua trung gian CD4 hoặc CD8 | Phát ban dạng dát-sần, eczema, phản ứng da có bọng nước, ban mủ; SJS/TEN |
| Type IVd | Tế bào T (IL-8) | Thu hút và hoạt hóa bạch cầu trung tính | Ban mủ |
| Viết tắt: DRESS (Dị ứng thuốc với tăng bạch cầu ái toan và các triệu chứng toàn thân), SJS (Hội chứng Stevens Johnson), TEN (Hoại tử thượng bì nhiễm độc). | |||
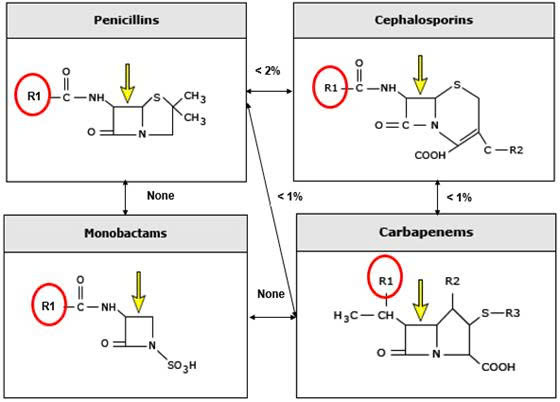
Cấu trúc β-lactam và phản ứng chéo
Kháng sinh β-lactam có chung lõi β-lactam và sự khác biệt giữa các phân nhóm được xác định dựa trên các vòng liền kề và chuỗi bên nhóm R (Hình 1). Penicillin chỉ có một chuỗi bên R1, cephalosporin có nhóm R1, R2; phản ứng chéo thực sự chủ yếu xảy ra ở R1. Tỷ lệ phản ứng chéo khoảng 1-2% giữa penicilin và cephalosporin, tỷ lệ thấp hơn nữa đối với cephalosporin chuỗi bên không giống nhau. Bệnh nhân dị ứng với ampicillin, amoxicillin nên tránh dùng cephalosporin có chuổi bên R giống hệt nhau. Một số Cephalosporin TH1, TH2 có chuỗi bên tương tự ampicillin, amoxicillin, các Cephalosporin thế hệ sau có chuỗi bên hoàn toàn khác có rất ít nguy cơ phản ứng chéo [3].
So sánh điểm tương đồng về cấu trúc R1 và R2 giữa các thuốc beta-lactam được thể hiện ở Phụ lục 1.
| Hình 1. Cấu trúc beta-lactam và tỷ lệ phản ứng chéo giữa các nhóm β-lactam [1] |
Bảng 2. Phản ứng chéo giữa beta-lactam có thể xảy dựa trên sự tương đồng của chuỗi bên
| Penicillin và cephalosporin có chuỗi bên tương tự [3][4] | ||||
| Betalactam | Amoxicillin | Ampicillin | Penicillin G | Aztreonam |
| Kháng sinh có cấu trúc tương tự | Cefadroxil
Cefproxil Cefatrizine |
Cephalexin
Cefaclor Cefradine |
Penicillin VK
Cefoxitin |
Ceftazidime |
| Lưu ý: sự tương đồng về mặt cấu trúc giữa các chuỗi bên của Amoxicillin và ampicillin | ||||
| Cephalosporin có chuỗi bên tương tự | ||||
| Cefadroxil
Cephalexin Cef radine |
Cefmetazole
Cefoperazone Cefotetan Cefamandole |
Cefotaxim
Cephalothin Cephapirin |
Ceftibuten
Ceftizoxime |
Cefuroxim
Cefoxitin |
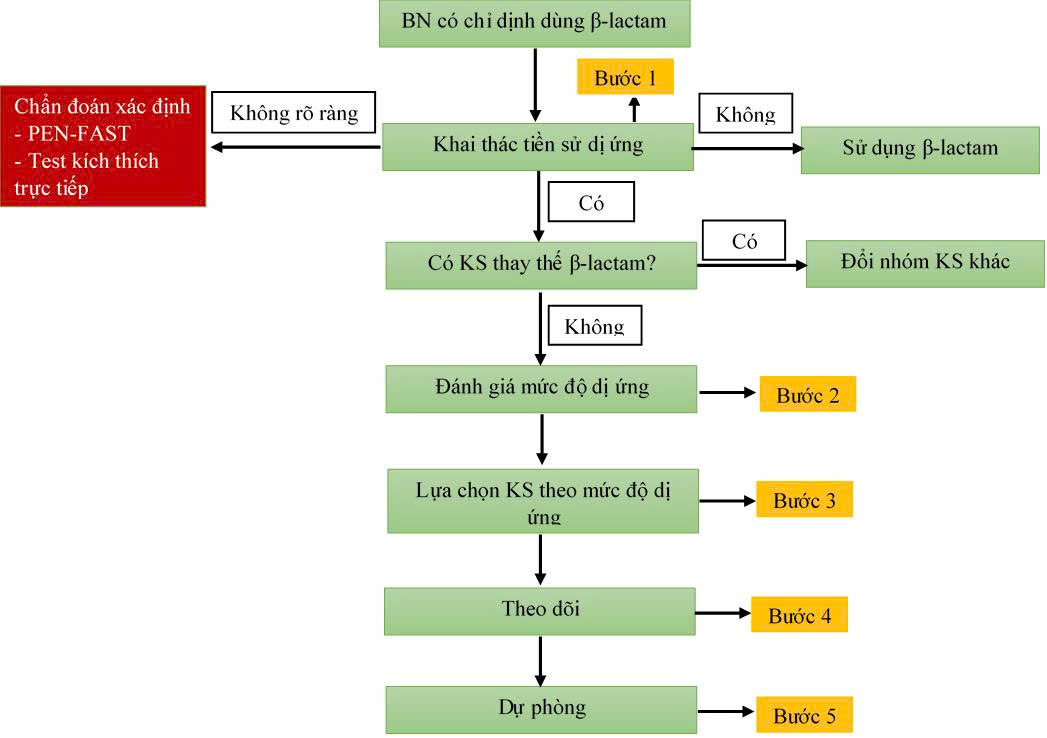
Hướng dẫn lựa chọn kháng sinh trên bệnh nhân dị ứng β-lactam
| Hình 2. Lưu đồ tiếp cận khi có chỉ định kháng sinh β-lactam |
Bước 1. Khai thác tiền sử dị ứng β-lactam
Sử dụng bộ câu hỏi phỏng vấn dị ứng
| Phỏng vấn bệnh nhân | ||
| Xác thực bệnh nhân □ | Thời gian bắt đầu: ______ | |
| Câu hỏi | Trả lời | |
| 1. Bệnh nhân có dị ứng penicillin không? | □ Có □ Không □ Không rõ | |
| 2. Cụ thể loại penicillin gây dị ứng ? | □ Penicillin □ Amoxicillin □ Amoxicillin-clavulanate □ Ampicillin
□ Ticarcillin □ Piperacillin □ Cloxacillin □ Không rõ |
|
| 3. Bệnh nhân biết mình bị dị ứng từ ai? | □ Tự bản thân □ Người thân □ Chuyên gia y tế □ Không rõ | |
| 4. Phản ứng xảy ra khi nào? | □ <1 năm trước □ 1-10 năm trước □ >10 năm trước □ Không rõ | |
| 5. Có sử dụng thuốc khác trong vòng 30 ngày trước đấy không? | □ Có – nếu có, nếu có vui lòng ghi rõ: ___________ □ Không □ Không rõ |
|
| 6. Sau bao lâu bắt đầu dùng thuốc thì phản ứng xuất hiện? | □ <1 giờ □ 1-72 giờ □ >72 giờ □ Không rõ
□ Bắt đầu sau liều đầu tiên □ Bắt đầu sau liều nhiều liều (các triệu chứng khởi phát nhanh (vài phút đến vài giờ) sau cuối cùng phân biệt phản ứng tức thời với phản ứng chậm. Phản ứng chậm bắt đầu muộn hơn 6h và thường là nhiều ngày sau điều trị. Phát ban dát sẩn hoặc dạng sởi là phản ứng chậm phổ biến nhất) |
|
| 7. Loại phản ứng nào bệnh nhân gặp phải? (Chọn tất cả các phản ứng phù hợp) □ Không rõ□ Thay đổi về hô hấp, huyết động (sốc phản vệ) □ Nổi mề đay – đỏ, sưng, ngứa (Các đốm đỏ, ngứa nổi lên với mỗi tổn thương kéo dài dưới 24h) □ Khó thở/thở khò khè □ Sưng/phù mặt, mắt, môi, lưỡi (phù mạch) □ Hạ huyết áp □ Buồn nôn, nôn, tiêu chảy, co thắt □ Đau khớp (thường gặp ở bệnh huyết thanh) □ Phản ứng này có liên quan đến các cơ quan như thận, phổi, gan hoặc hạch bạch huyết (được thấy trong các triệu chứng toàn thân tăng bạch cầu ái toan do phát ban do thuốc [DRESS, còn được gọi là hội chứng quá mẫn do thuốc [DiHS]), các phản ứng loại IV nghiêm trọng khác) hay có các đặc điểm khác như phát ban lan rộng (> 50 phần trăm diện tích bề mặt cơ thể), sốt và phù mặt không? |
||
| 8. Nơi bệnh nhân đã đến khám để xử trí phản ứng? | □ Phòng cấp cứu □ Phòng khám
□ Nhập viện để xử trí □ Đang ở bệnh viện □ Khác: |
|
| 9. Có chỉ định ngừng thuốc nghi ngờ gây phản ứng không | □ Có □ Không | |
| 10. Bệnh nhân có sử dụng lại penicillin kể từ khi phản ứng không? □ Có – nếu có, dùng penicillin nào và có xảy ra phản ứng không? ___________ □ Không □ Không rõ |
||
| 11. Bệnh nhân đã từng thực hiện test da với
penicillin chưa? |
□ Có □ Không
□ Không rõ |
|
- Nếu bệnh nhân KHÔNG có tiền sử dị ứng β-lactam thì có thể sử dụng kháng sinh β-lactam
- Nếu bệnh nhân KHÔNG RÕ RÀNG về tiền sử dị ứng β-lactam → chẩn đoán xác định
- Nếu bệnh nhân CÓ tiền sử dị ứng β-lactam, xem xét lại sử cần thiết của chỉ định kháng sinh
– Nếu không có chỉ định kháng sinh → Không sử dụng β-lactam
– Nếu có chỉ định kháng sinh:
+ Có kháng sinh thay thế: đổi sang nhóm kháng sinh khác vẫn đảm bảo phổ tác dụng ví dụ Macrolid, Fluoroquinolon,…
+ Không có kháng sinh thay thế → Bước 2
Bước 2: Đánh giá/phân tầng mức độ dị ứng để lựa chọn kháng sinh khi không có kháng sinh thay thế
- Đánh giá mức độ dị ứng [3]:
– Phản ứng nghiêm trọng loại I: sốc phản vệ, phù mạch, phù thanh quản, thở khò khè, khó thở, nổi mề đay
– Phản ứng nghiêm trọng loại II-IV: tổn thương hoặc loét liên quan đến niêm mạc, bong tróc da (VD: SJS/TEN); phát ban, sốt và tổn thương hạch bạch huyết, gan/thận; thiếu máu tan máu; viêm thận kẽ cấp tính.
– Phản vệ nhẹ: ngứa phát ban nhẹ (không phổi nổi mề đay) mà không liên quan đến cơ quan nội tạng hoặc triệu chứng không dung nạp (bệnh nhân chỉ nôn ói nhức đầu xuất hiện sau 24-48h)
Bước 3: Lựa chọn kháng sinh
| Phân loại | Xử trí |
| Dị ứng Penicillin | |
| Phản ứng nghiêm trọng loại I | – Tránh penicillin và cephalosporin phản ứng chéo
VÀ – Sử dụng nhóm kháng sinh khác thích hợp HOẶC – Cân nhắc test kích thích trực tiếp cephalosporin/penicillin không phản ứng chéo, carbapenem hoặc aztreonam sau khi đánh giá lợi ích – nguy cơ |
| Phản ứng nghiêm trọng loại loại II-IV | – Tránh sử dụng penicillin, cephalosporin hoặc carbapenem
– Sử dụng nhóm kháng sinh khác thích hợp – Sử dụng Aztreonam |
| Phản vệ nhẹ | – Nếu có điều thực hiện test da và test thử thách theo Thông tư 51/2017/TT-BYT về hướng dẫn phòng, chẩn đoán và xử trí phản vệ:
+ Nếu âm tính: giải thích thân nhân, tiếp tục dùng β-lactam, theo dõi lâm sàng và ngưng ngay kháng sinh khi có dấu hiệu phản vệ + Nếu một trong các test dương tính: không sử dụng kháng sinh β-lactam hoặc xem xét giảm mẫn cảm – Nếu không có điều thực hiện test da hoặc lâm sàng nặng, cấp cứu cần sử dụng kháng sinh ngay: dùng cephalosporin không phản ứng chéo, carbapenem, aztreonam – Nếu chỉ buồn nôn, tiêu chảy, đau đầu hoặc bệnh nhân chưa bao giờ dùng penicillin nhưng có người thân dị ứng penicillin có thể sử dụng an toàn với tất cả các loại β-lactam |
| Dị ứng Cephalosporin | |
| Phản ứng nghiêm trọng loại I | – Tránh penicillin và cephalosporin phản ứng chéo
VÀ – Sử dụng nhóm kháng sinh khác thích hợp HOẶC – Sử dụng Aztreonam (trừ trường hợp phản ứng với Ceftazidime cần tiến hành đánh giá thử nghiệm tăng liều) HOẶC – Cân nhắc test kích thích trực tiếp cephalosporin/penicillin không phản ứng chéo, carbapenem hoặc aztreonam sau khi đánh giá lợi ích – nguy cơ |
| Phản ứng nghiêm trọng loại loại II-IV | – Tránh sử dụng penicillin, cephalosporin hoặc carbapenem
– Sử dụng nhóm kháng sinh khác thích hợp – Sử dụng Aztreonam |
| Phản vệ nhẹ | – Sử dụng cephalosporin không phản ứng chéo, carbapenem, aztreonam
– Nếu chỉ buồn nôn, tiêu chảy, đau đầu có thể sử dụng an toàn với tất cả các loại β-lactam |
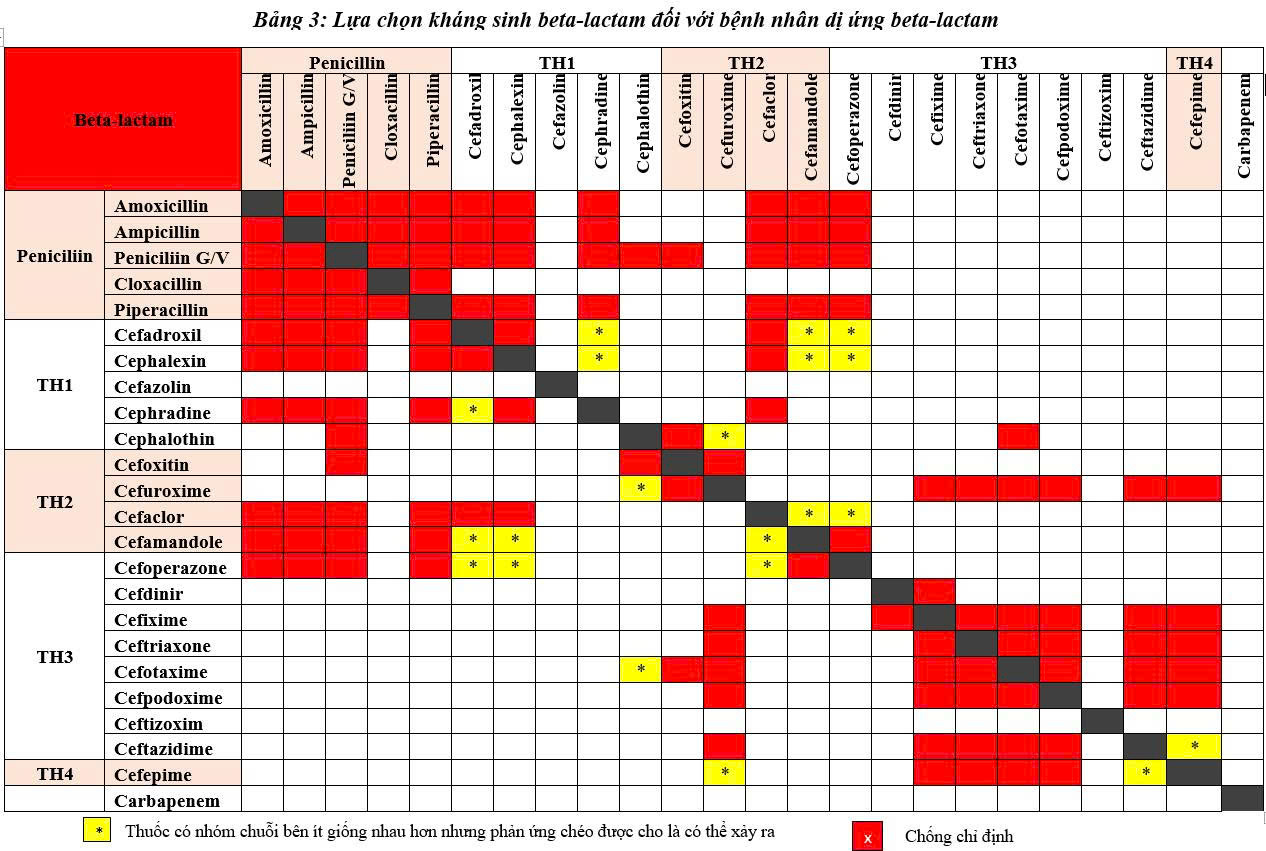
Bảng kháng sinh có phản ứng chéo (Bảng 3)
Bước 4: Theo dõi bệnh nhân
– Theo dõi bệnh nhân về các triệu chứng của phản ứng dị ứng
– Theo dõi chỉ số sinh tồn quan trọng tại thời điểm ban đầu và trước mỗi lần sử dụng thuốc
– Xử trí sốc phản vệ nếu phản ứng xảy ra
– Bệnh nhân chỉ nôn ói, nhức đầu xuất hiện sau 24-48 giờ (triệu chứng không dung nạp): Giải thích thân nhân, xem xét tiếp tục β-lactam, theo dõi và ngưng ngay khi có bất kỳ dấu hiệu dị ứng hoặc phản vệ.
Bước 5: Dự phòng
Bệnh nhân xác nhận dị ứng β-lactam
– Cấp thẻ dị ứng theo dõi dị ứng theo Thông tư HƯỚNG DẪN PHÒNG, CHẨN ĐOÁN VÀ XỬ TRÍ PHẢN VỆ số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng Bộ Y tế
– Tránh sử dụng thuốc, kiểm tra các chế phẩm thay thế trong nhóm β-lactam có nguy cơ dị ứng chéo không
Tài liệu tham khảo
- Uptodate (2024), Allergy evaluation for immediate penicillin allergy: Skin test-based diagnostic strategies and cross-reactivity with other beta-lactam antibiotics (uptodate)
- Uptodate (2024), Immediate cephalosporin hypersensitivity: Allergy evaluation, skin testing, and cross-reactivity with other beta-lactam antibiotics
- UCSan Diego Health (2022), UC San Diego Health inpatient beta-lactam allergy guidance
- Jeimy S, Ben-Shoshan M, Abrams EM, Ellis AK, Connors L, Wong T. Practical guide for evaluation and management of beta-lactam allergy: position statement from the Canadian Society of Allergy and Clinical Immunology. Allergy Asthma Clin Immunol. 2020 Nov 10;16(1):95. doi: 10.1186/s13223-020-00494-2. PMID: 33292466; PMCID: PMC7653726.
- Trung tâm DI & ADR Quốc gia, “Phân tích xu hướng và các tín hiệu đặc thù về phản ứng phản vệ trong cơ sở dữ liệu báo cáo ADR tự nguyện tại Việt Nam”.
- Zavaleta-Monestel E, Webster K, Rojas-Chinchilla C, Muñoz-Gutierrez G, Díaz-Madriz JP. Management and Implications of Beta-Lactam Allergies. Cureus. 2024 May 14;16(5):e60281. doi: 10.7759/cureus.60281. PMID: 38872647; PMCID: PMC11170240.
- UpToDate (2024), Choice of antibiotics in penicillin-allergic hospitalized patients –
- UCSF (2024), Inpatient Beta-lactam Allergy Guideline Original Author(s)